設立趣意書
「介護支援専門員としての役割を十分に認識し、会員相互の資質の向上を図ると共に、大田区介護保険事業の充実と適正な運営に寄与すること」を目的として2008年9月大田区介護支援専門員連絡会(以降「連絡会」)は設立されました。以来、会員のみな様方の協力を得て、その目的を達成するために会員相互の意見や情報を交換し、大田区における介護保険事業の問題点や課題を提起し、改善に向けた提案等を保険者に行ってきたところです。
その結果、保険者である大田区との間に「懇談の場」が設置され忌憚のない意見交換が行われるようになり、「メディカルケアネットワークおおた」に代表されるような大田区三医師会等との交流を通して「医療と福祉の顔の見える連携」が図られ、あるいは大田区内各事業者連絡会との協働作業による「災害Q&A」が作成される等々多くの実績を挙げることが出来ました。
しかしながら、2012年4月に施行される改正介護保険法のもと、さらに大きく変わってゆくであろう介護保険制度に対してどのように職能団体として対応していくのか、あるいは行政等各種団体・組織との関係構築を如何に図っていくかということにおいて、現状のような「責任の所在が不明確」な任意団体のままでは継続的運営に限界があります。
よってこの度、連絡会を「①責任の所在を明確化し社会的に認知を得る ②長期的継続的運営体制を構築する ③財政基盤を確立する」ことを目的とし、新たにNPO法人として第一歩を踏み出したいと考えます。
その上で「(ⅰ)各種研修の行政等からの受託 (ⅱ)連絡会による解釈に関わるモデルケースの提示 (ⅲ)介護支援専門員及び居宅介護支援事業所への支援 (ⅳ)地域ネットワークの構築 (ⅴ)調査研究事業」等々の事業を今後議論検討のもと進めて参ります。
皆様方の一層のご支援、ご協力、協働をお願い申し上げます。
2011年11月28日
NPO法人 大田区介護支援専門員連絡会発起人会
介護支援専門員連絡会初代会長が介護支援専門員になったワケ
~流れ流れて~
初代会長 入野豊

大学を卒業後、就職を拒否し’83年~’86年までの約4年、文字通り「彷徨い」歩いていた。
北は北海道稚内から南は九州沖縄、東南アジア方面およそ11ヶ国。日本の中はテクテクとサンダル履きの二本の足でひたすら歩き、九州は何故か、「2周」も回った。
宮崎県北郷町という、とある小さな町の障がい者施設での居候を含め日本での2年半を経て、向かったアジアでは地図とにらめっこし、鉛筆を転がしては行き先を決めていた。風の吹くまま、そして気の向くままに彼の土地を旅していた。
カンボディアでは、明日の見えない内戦に怯え、夢や希望は儚いものとしてしか捉えきれない生活を難民キャンプに見出した。
タイでは何日も何日もメコン川を眺めて過ごしていた。
フィリピンでは、マルコス前大統領の追放された五月革命直後の首都マニラに到着し、社会の解放を目の当たりにした。
中国には文化大革命の残滓に触れ、マレーシアでは沿岸底引き網漁船に乗って漁にいそしんだ。
インドネシアにあっては果てない土地を無為に移動し、南十字星を見つめながら感慨に耽っていた。
漸く何かを見つけて帰って来た筈なのに、東京という大都会にいつしか飲み込まれ再び自分を見失った時期もあった。生きるために、トラックの運転手・包装用品の営業・築地魚河岸での労働・障害者授産施設での指導員。そしてグループホームの世話人といくつかの職業を経た。
その間、遍路もやった。四国88ヶ所1480キロをやはり歩いて回った のだが、行く先々で人の優しさや哀しみに触れることの出来た「キラリと光る」一人旅だった。
2000年3月、縁あって新たな高齢者福祉制度である介護保険制度に巡り会い、以来介護支援専門員として13年が過ぎた。

介護を必要とする当事者と介護を担う。その介護者の「笑顔」に寄り添うことのできるひとりの人間でありたい、と強く願い日々暮らしている。

入野豊の介護コラム
介護の現場は疲れている
ヘルパー然り、看護師然り、ケアマネ然り。何より当事者が疲れてしまっている。
2000年4月。制度施行によって介護の世界は「バラ色の世界になる」と巷間では囁かれていた。それから僅か6年、今や「介護の社会化」という理念は遥か彼方に追いやられ、片隅にあった「自立」と「予防」が最前面に押し出された。
厚生労働省は当初より第一義の理念はそこにあったと公言し、憚るところを知らない。家族、特に女性の介護負担からの解放は雲散霧消し、またぞろ、介護の主体は「やはり家族である」と倣岸にも明言する。
今回の「改正」によって介護保険制度は大きくその本質を変容させ、全く持って頼りにならない制度に貶められてしまった。つまり、使い勝手が悪く、あれやこれやの規制を加えられている介護保険サービスは「もう当てにしない」と。その結果、有料入所施設は雨後の筍のように乱立し、全額自己負担によるヘルプサービス(家政職事業)は栄華を極めるかのようである。
しかし、である。高齢者の生活がこのままでいい筈がない。これまで社会を担ってきた彼、彼女らが齢を重ねこの時に至ったという事実を改めて私たちは知る必要がある。それ故に、人間として「安心、安全、安定」した生活が保障される権利がある筈である。安易にそれらの介護保障を経済力に任せ「売り買い」の範疇に陥れてはならない。
今回の「改正」において厚生労働省が言う「高齢者の『尊厳の保持』と『自立支援』という介護保険の基本理念を踏まえた見直し」を「敢えて」受け入れるのであるならば、その「尊厳の保持」という一点に的を絞り、私たち一人一人がなし得るあらゆることを行動に移し、その実現を目指すことが求められているのではなかろうか。
2000年春4月のこと
2000年春。介護保険制度施行当日は土曜日だった。混乱と喧騒の中、制度が開始された日のことを昨日のように思い出す。
「介護・福祉サービス市場は、 民間企業にとって期待の大きい分野であり2000 年時点の介護市場は8.5 兆円となる(注1)」との予測のもと「ビッグビジネスチャンス」とばかりに、誰彼構わず、それこそ猫も杓子も高齢者福祉の世界に乗り込んできた。私はと言えば、数年にわたる放浪の旅を終えた後、数々の職種を渡り歩き、制度施行直前の3月に知的障害者授産施設から流れ流れ、縁あってケアマネとしての職務に就くこととなった。まさしく新に乗り込んできた高齢者福祉においての新参者であった。
期待の星であった新職種のケアマネたちは新規の利用者はもちろんのこと、少なくともそれまで措置によって提供されていた利用者へのサービス提供を途切らせることのないようプラン作成、事業者調整に奔走し、「措置から契約へ」と移り変わる難解な制度の説明に昼夜を分かたず奮闘していた。
「高齢者福祉の夜明け」とも言われる中、要介護度別の、しかも低い報酬単価の設定に一抹の不安をもちながらも、明るい明日に希望を見出していた。
しかし周知の通り、業務は多忙を極め、チームケアの文言は宙に舞うばかり。では、と主治医との連携を図るため電話で問い合わせをすれば「あなたが本当に『私の患者』の担当者なのかどうか信用できない」と言われ、尤もであると訪問すれば「忙しいから会う時間はない」と門前払いをされ、それならばとFAXをすれば「・・・」なしのつぶてというように、医師界の壁は高くまさしく「絵に画いた餅」そのものとして眼前に立ち塞がった。
さらに中立公正を求められながらも、ケアマネ報酬体系の欠陥により、「囲い込み」との非難をよそに、そうせざるを得ない自身のケアマネジメントに多くのケアマネは苦しんだ。慢性的赤字体質であるが故に、特に民間事業所に併設所属するケアマネは非常に肩身の狭い思いをしたであろう。その体質は今も大きく変わることなく大きな課題として存在し続けている。
施行後3年目の第一次報酬改定においても抜本的改定はなされず、むしろわずかな報酬の増加と共に義務付けられる業務が強化増大された。多種類のサービスを有効に利用せよと加算は付いた。しかし、多くのサービスを利用したからといって当事者の状態が簡易に変化、改善するものでもないことは明白である。にも関わらず、そのようなプランニングが適正かつ有能なものと評価された。
具体のサービスが入るまでもなく、例えばケアマネの訪問とひと時の語り合いによってそれこそ「がんばろう」という「自立」と「自律」の思いが当事者の胸のうちに創り出され、問題の多くが解決することもあり得るということに思い至る必要がある。「人間は社会的存在である」との認識はあまりに当たり前すぎて、時に我々は忘れ去ってしまう。「あなたはあなたのままでいい」と誰かがそっと語りかけるだけで救われることもある、筈である。
2006年春4月
「改正」介護保険法が施行された。
「制度の持続可能性の確保」と「効率的かつ適正なサービス提供」を求め、「高齢者の尊厳の保持」と何にも増して「自立支援」に主眼を置いた法改正がなされ、施行された。
制度施行と前後して、現場においてはすでに実務や認識に関しての混乱や動揺が見られ、地域によっては利用者の利益が大きく損なわれるという事態が発生していた。もとよりこの制度は法によって大まかな枠組みが定められた後、介護報酬等の重要事項は多くの政省令によって定められ、さらに告示や通知を受け、サービスの内容等具体についてはいわゆる「介護報酬に係るQ&A」等によって算定のための判断基準が示されることに止まる仕組みになっている。そのため最終的にサービスの提供の可否はそれぞれの自治体の判断に委ねられるといっても過言ではない。
このような背景の下、特に同居家族のいる利用者への生活援助の位置付けという極めて日常生活に影響のある支援のあり方について、現場のケアマネ、サービス提供事業者はもちろんのこと、何よりも当事者に大混乱をもたらしていた。この問題は10月に入った現在も解決されずに存在しており、おそらく今後暫くは解決されずにいるだろう。
つまり、同居家族がいるのであれば「余程の事情」(注2)(注3)がない限り、例え日中独居である要介護認定者であろうと「訪問介護における生活援助」の提供は不適切であるという行政の「解釈」に基づく訪問介護サービスの「取り上げ」「切捨て」である。厚生労働省は当初より訪問介護におけるサービス類型の1つである「家事援助」や2003年以降の「生活援助」を訪問介護におけるヘルパーの専門性を否定しかつ貶めるかのように「家事代行サービス」と位置づけ、介護保険上そぐわないものとして制度外に追いやろうとしてきた経緯がある。給付量の抑制、削減が隠れた(現実には明白であるが)「使命」であり、「前提」である今回の「改正」を機に、さらに適正化の名の下、規制が強化された結果が上記の混乱を生んでいる。
「走りながら考える」と明言し憚ることを知らない厚生労働省による様々な通達や通知に対応するため、これまでもケアマネは多くの労力とエネルギーを費やしてきた。移送に関わる基盤整備がなされない状況において「グレーゾーン」のまま放置されていた「訪問介護による移送」の位置付けが根底から覆された「介護タクシー問題」。通院に関わる院内介助や待ち時間について二転三転した行政解釈。あるいは、在宅サービスは「在宅」にあって初めて算定されるものであって外出支援等の「在宅外」の支援は基本的には適切とは言えないという「屁理屈」としか思えない定義や位置付け等々。
要介護者高齢者となっても、どのような障害(障碍、しょうがい色々ある)を持とうとも、「質の高い生活」を維持し、「QOLの向上」を目指し、必要なサービスをそれこそ「適切」に位置付け、計画立てられたにも関わらず、介護保険制度の理念に則ったはずのケアマネによる居宅介護支援が「一介の解釈通知」によって否定され続けたこの7年であったとの思いは、私だけではあるまい。
「介護の社会化」や「家族の介護負担軽減」という理念はいったい何処へ消え去ってしまったのか。介護保険制度の要として新たに生み出されたケアマネに期待された、そして求められていた業務(任務と言って良いかもしれない)は、敢て、繰り返すならば介護を要する当事者とその家族を総体として捉え、要介護状態にあっても本人の意思と自己選択を尊重しつつ「質の高い生活」の維持向上を図りかつ保障すること。そして主として介護を担ってきた家族に対しては、介護負担の軽減を実現し、社会問題化していた「介護地獄」からの解放にあったのではないか。硬直した縦割り行政のもとに展開される措置制度では機動性に欠け、自由な選択が阻害され、必要なサービスを受けることができないと喧伝したのは誰か。
当事者の意思を尊重し、自己選択により自己決定を行なった上での生活を「社会が責任を持って支える」ために医療・福祉の連携を図る筈だったのではないか。
その時「給付費、初の3ヶ月連続減。介護保険、家事援助制限で」との新聞報道の見出しがひと際目を引いた。「介護保険法導入後伸び続けていた介護給付費が4月の改正介護保険制度以後早くも給付規制の効果が表れた」(注3)との報道がなされた。同居家族の利用者に対する生活援助の規制が明確に表れたことになる。行政は決して認めようとしないであろうが、しかしケアマネ他事業者自身による「自己規制」が影響していることは明らかである。
「改正」介護保険の下、多くのケアマネは「真実」を見失おうとしている。
「介護の社会化」が消え去って
制度「改正」の論議が深まりその概要が見え始めた頃から、ケアマネの多くは口を開けば「自立、自立」とお題目を唱えるかのように当事者にそしてその家族に対しはじめた。同時に「介護の社会化」や「QOLの維持・向上」という概念が消え去った。今一歩踏み込めば「家族の介護負担の軽減」を念頭に置いたプランは「不適切なプラン」との認識に立つようになった。
厚生労働省の各検討部会においては、「利用者の言いなりプラン」「御用聞きプラン」からの決別が語られ、代替としての「行政言いなりプラン」の作成遂行が、暗に推奨された。
確かに、介護保険施行後の過程において制度の不備をついて不正が行なわれ、ケアマネによる不適切、不要なケアマネジメントやプランニングが行なわれ、利用者の、家族のそして保険料の支払いによって制度を支える1・2号被保険者の信頼を裏切った事実は存在した。そのことは我々自身深く認識し、ケアマネとしての任務を絶えず自らに問い直し、当事者に真摯に向き合わねばならないところであろう。しかし、そのことによって本来必要としている、求められている介護の必要な当事者へのサービスが著しく規制、抑制されるべきである、ということにはならないことも、また事実である。
高齢者人口が増大しているこの社会において、ケアマネは任務を遂行している。訪問先の当事者から我々はよく次のような言葉を耳にする。例えば、「何も出来ない自分がいてもいいのか」「こんなに年をとってしまってまで生きていて良いのだろうか」「こんなに長く生きてしまって、何をするにも人様の手を借りなくてはいけない自分になっちまった」と。
ほとんどの、多くの高齢者は申し訳なさそうに物言うのである。そのような人生の先達である彼、彼女らを前にして、ケアマネは尚「自立が大事」と叫ぶ。「嘘も100回つけば人は信じる」、とは誰が言っていたのか。
およそ人は「何とか自立して」、「何とか人様の手を借りず」に、生き暮らしたいと願っている。この制度の範疇に限定して語るならば、一層そのことを日々の業務の中で我々ケアマネは確信している。ましてや、現代のような物質時代に存在している我々以上に「質素であれかし」と教育された今の高齢者においては尚更である。
その高齢者が如何ともし難い状態、状況に追い込まれ、致し方なく介護申請を行なう。その上でサービスを受け、日々を送ろうとしていることに考えを及ばせなくてはならないのではないか。ケアマネとして一人の人間として想像力を働かさなくてはならないのではないか。介護保険法の下に、あるいは制度に依拠しながら、その範疇で職務を展開しなくてはならない我々ケアマネではあるが、自らの経験と、知識と、技術とそして抽象的ではあるが「五感」も含め自身のすべてを働かせ、厚生労働省のさらに社会福祉基礎構造改革の目指す制度のありようを見極める必要があろう。
ケアマネとして高齢者介護に携わるものの前に人間として本質を見極める努力を惜しんではならない、と今更ながらに思う。
ケアマネ報酬について
今回の「改正」では周知の通り、介護報酬が全体として0.5パーセントが引き下げられた。特に施設系においては4パーセントの引き下げが行なわれた中で、ひとりケアマネ報酬が「引き上げ」られた。一部の施設関係者からは「(ケアマネ)報酬引き上げに見合う仕事をしなければ、次の改定時には目にものをみせてやる」との発言があったが、報酬の引き上げという認識は明らかに誤りである。
ケアマネ一人当たりの標準担当件数が35件に引き下げられたことにより(そのこと自体は評価できるが)、報酬総額はほとんど変わりがない。むしろ「見せかけ」とは言え報酬単価が上げられたことがケアマネの制度的管理を強める口実となり、現場においては一層の「労働強化」が図られたと認識するほうがより現実的である
義務や責務の強化を行なう中で、質の向上が図られる。それなくして報酬の底上げなどない、とは一面もっともらしい論理ではある。しかし、業務に対する正当な報酬がないままの義務の強要や規制は労働意欲を失わせ、むしろ質の低下をもたらすことはこれまでの制度上の経過が如実に示している。
介護業界の離職率は極めて高く、人材の流失が止まるところを知らない状況は質の低下を当然のように導き出すものである。自ら考えることを放棄するかのような前述したケアマネの存在はその際たるものではなかろうか。
ケアマネは何をすべきか
ケアマネの地位と報酬が脆弱である現実とは裏腹に、介護保険制度がスタートして以降「公的責任の放棄(行政自身は「新しい公共」の下、役務が変わったのであって放棄ではないとの認識を示してはいる)」が顕著となる中、好むと好まざるとに関わらず現実問題として、ケアマネに求められる業務は単に高齢者介護支援に止まらず、拡大の一途を辿っている。
地域の崩壊、核家族化、独居・老々介護の増大、あるいは多問題家族の発生によって行政に代わってソーシャルワーク的業務が求められつつある。仮にきっかけが要介護認定を受けた高齢者からの相談であったとしても、家族が内包する様々な問題に直面することとなる現代社会。当事者以外の虐待、家庭内暴力、アルコール依存、子どもの「ニート」問題等々がケアマネに押し寄せてきている。
これまでの動きから明らかなことは、例えば医療保険との関わりにおいては、政治力のない介護の部分で負担増を進め「介護だって実施したのだから、と医療に波及させる」との厚生労働省幹部の発言(注5)に見られるように介護保険制度は社会保障全体を解体するための試金石としての機能を確実かつ有効に果たしている。
「行政」は一部の機能を残して益々その責任と共に業務を市場に委ねるであろうことは明らかである。
高齢者介護の公的責任を追及し、制度上の位置付けを明確にすることは当然行ないながらも、情勢においてケアマネが担わざるを得ない状況に到達している事実は如何ともし難いことも現実である。単に介護保険上のケアマネであるとの認識だけで要介護者あるいはその家族に対していては問題の解決さえも覚束ないであろう。
何にも増して、その深く重い問題や傷を解決するためには、これまで以上にその専門性を十二分に発揮した連携と情報交換をあらゆる機関との間に実現しなくてはならないところに今我々ケアマネは来ている。そして、それぞれが「それぞれの内に、気付かぬうちにいつしか築き上げてしまった他者を阻む壁」を意識的に打ち破ることをも併せて行なわなければ、高齢者の当たり前の生活を支え、守ることは出来ない。ましてやケアマネの信頼と地位とそして「報酬」の向上は永遠に等しくあり得ないであろう。
私憤を公憤に変え、いつでも何処でもどのような状況にあってもケアマネよ、声を挙げよ。
(注1) ニッセイ基礎研リポート1998年5月号「急拡大する高齢介護市場」
(注2) ある自治体の示した「サービス提供可能な同居家族の例」
イ)要介護者又は要支援者である
ロ)家事が困難な障害(身体・知的・精神)を有する
ハ)疾病により家事が困難な状態にある
ニ)頻回又は長期の出張など不在が多い仕事に就いている
ホ)家族関係に極めて深刻な問題があり、援助が期待できない
などが考えられる。家事ができない(したことがない)、忙しい(仕事・育児・介護など)、面倒だ、などは該当しない。
その他同居家族の定義等も示している。
(注3) しかし一方‘05年4月27日に開かれた厚生労働委員会において当時の尾辻厚生労働省大臣は、民主党横溝議員の質問に対し以下のように明快に答えている。このことは介護給付にも当然通ずるものである。
介護保険法改正案 確認を求める事項
1.予防給付
(家事援助)
(問)新予防給付では、家事援助が一律にカットされるのではないか。
また新要支援1・2のサービス限度額は、現行の要支援・要介護1の
水準を大幅に下回らないようにすべきではないか。
(答)
○新予防給付においても、家事援助を一律にカットすることはない。適切なケ アマネジメントに基づいて提供される家事援助は認められる。具体的には、
①自力で困難な行為(掃除、買い物、調理等)があり、
②それについて、同居家族による支えや地域の支え合い・支援サービスや他の福祉施策などの代替サービスが利用できないケースについては、ケアマネジメントによる個別の判断を経た上で、サービスが提供される。
○新予防給付は、軽度者の既存サービスのうち、一部の不適正なケースの適正化を目指すものであり、原則として、現在提供されている適正なサービス、すなわち適正なケアマネジメントに基づいて独居や要介護者同士の夫婦の利用者が行うことができない家事をホームヘルパーが行う家事援助は、今まで通り利用できるものとする。
(以下後段略)
(注4) 共同通信‘06年10月3日
(注5) 朝日新聞‘06年9月19日
1. はじめに
介護保険法が施行されおよそ7年が経過しました。この間「介護の社会化」や「家族の介護負担の軽減」といった当初謳われていた重要な理念のいくつかは片隅に追いやられ、福祉の「自己責任論」とも言える「介護予防」の強化が図られたとの認識を強くもっています。「介護予防」の名の下に介護を必要としない状態を高齢者自らが「自己管理」のもとに達成すること自体を否定しないものの、この介護保険制度が作られた一つの理由には、何らかの要因によって介護を必要とする状態になったとしても「安心して住み慣れた街や地域で過ごすことを保障する」というところにあったのではないでしょうか。要介護当事者とその家族に必要な介護保障を行うために私たち援助者は公正中立な立場から「連携」とその下に展開される「チームケア」を構築すべく奮闘してきたところですが、残念ながら制度との溝は深まるばかりとの認識は否めません。
2.地域連携の実際
その「溝の深化」に歩調を合わせるかのように、「連携」や「チームケア」の必要性や重要性が認識され声高に叫ばれながらも(制度に根本的問題があるとは言え)介護の現場においてはそれらが充分に機能せず、連携を如何にとるかというところで汲々とし、更には混乱している。そしてその状態のまま今日に至っているのが現状でありましょう。
提示された事例においては、少なくともシンポジストとして参加された諸先生方が良心的かつ在宅への理解があるが故、極めて「緊密な連携」と「情報の共有」が図られ当事者の側に立った検討がなされていたと思われます。現実的には容易には「取れない連携」と「情報の錯綜」によって多大な混乱と誤解を生じ、当事者不在の対応となることも否定できないケースであるだけに一層その連携の必要性や重要性が認識されたシンポジウムでありました。
それだけに今回関東地方会において「地域連携」=「医療と福祉の連携」をテーマとしたシンポジウムが開催されたことは、このことによって直ちに大きな進展が見込まれるということにはならないまでも一つのきっかけになるものと期待されるところであります。福祉関係者にとって「敷居が高い」とされる医療職との関係性の構築は、歴史の浅い介護保険制度にあっていまだ道半ばではありますが、継続性と連続性の中において漸く図られるものではないかと確信するところです。
3.求められるもの
社会保障制度の急激な変化が良きにつけ悪しきにつけ私たちの周りには今起きています。末期がんや難病といった医療ニーズの非常に高いケースから認知症独居・精神疾患・アルコール依存・家庭内暴力・引きこもり等々医療と福祉だけでは解決し得ないケースまで今後幅広く、多様な連携が必要とされるケースが数多く私たちの眼前に登場することが予想されます。単に連携と言う文言に踊らされることなく具体として、目に見える、相対しての関係性の構築が医療と福祉にとどまらず一層求められるのではないでしょうか。
4.おわりに
介護保険制度「改正」によりターミナルケア等医療ニーズが極めて高いケースが制度上位置付けられ、繰り返しとなりますが、同時にそのことによって医療と福祉、関係する職種間の強力な連携なくしては対応し得ない状況がより顕著になりつつあります。そのことはもちろん重要かつ求められることではありますが、それ以上に現場における具体としての連携はもとより、その大元となる医療制度や福祉制度つまりは社会保障制度全般を「『命』を下支えする仕組み」とするべく連携し団結する何かを構築することが今こそ重要になってきていると思います。
最も慌てているのは厚生労働省自身であろう。
当初は、「不正虚偽申請」とそして大手三社に対する「不適切サービスの提供」を理由にした行政による強力な指導のもと業界全体を萎縮させ、一層の締め付けを行なう、という構想が描かれていたのではないか。しかし予想外に世論は大きく反応し、「バブルの寵児が介護保険事業でこけた」「福祉を食い物にした」ことでクローズアップされた問題ではあったが、全体像が明らかになるにつれ、制度そのものの構造や制度設計に問題があったという本質に辿り着いてしまった。コムスン問題をきっかけにして高齢者福祉の惨憺たる実情が白日の下に晒されたという意味においては「評価」される事件であった。
2000年4月介護保険制度は、「介護の社会化」「選択の自由」「競争による質の向上」「措置から契約へ」「介護負担の軽減」と言った多くの美辞麗句がちりばめられる中、華やかにスタートした。しかし、施行後7年の成果は全く相反したのものとして私達の眼前に現れた。つまり、「相も変らぬ家族主体の介護」「選別される高齢者」「不毛な競争による介護従事者の疲弊=質の低下」「規制強化された措置への回帰」「介護負担の増大」。当事者にのみ痛みが押し付けられる「負担あって給付なし」という実態。
そもそも高齢・障害福祉などの社会保障を、サービス給付が増えればたちまちに保険料に跳ね返ることが明らかな保険制度で賄おうとすること自体に大きな誤りがあったと認識するが、給付制限を結果として誘導してしまうこの制度構造を早急に見直していかなければ極論としての「介護殺人」は今後一層増大するであろう。市場原理にはそぐわない福祉の現状を如何にして再構築していくか、私たちは今問われている。
I.八年目の介護保険制度~理念と現実の乖離~
「介護の社会化」と「家族の介護負担の軽減」を第一義の理念として華やかにスタートした介護保険制度でしたが、周知の通り実質的引き下げとなった二回にわたる介護報酬の改定と「措置への回帰」とも言える〇六年の「改正」によって介護現場との乖離が一層顕著となりました。介護を必要とする当事者とその家族は朝令暮改の如く揺れ動く制度に振り回され、「選択の自由」は保障されず、「自己決定」は尊重されないという事態に陥り、結果として多くの介護難民を生み出しています。そして最悪の結果である「介護殺人」事件が後を絶たないことも介護保険制度が全くと言っていい程に機能していないことの証左ではないでしょうか。
しかしそのような現実を無視するかのように厚生労働省は「一九年度厚生労働白書」において、「…国民の評価も徐々に高まってきており、介護保険制度は国民の老後の安心を支える仕組みとして定着してきた…」(厚生労働白書平成一九年度版)と自賛しています。
溝は深まるばかりです。
II.ケアワーカーの実態~当り前の生活が成り立たないケアワーカーの処遇~
1.「バラ色の介護社会の到来をもたらす」と喧伝された介護保険制度を、大きな期待をもって迎え入れたのは高齢者とその家族だけではなく、新職種である介護保険制度の要であるケアマネジャーやヘルパー等のケアワーカーでした。自分たちの手で新しい制度を育み、発展させるという夢と希望に満ちた出発であったと思います。更に「二〇〇〇年時点の介護市場は8.5兆円になる(注1)」との予測のもと、福祉とは縁もゆかりもない多種多様な業界から参入したわけですが、そのことが制度の迷走と相俟って一層その後のケアワーカーの離職を促すこととなったと認識しています。
〇七年九月に行われた厚生労働省との懇談の場で明らかになったことですが、全国二千八百十二の介護事業所について労働実態調査を行ったところ、その内二千二百十二事業所が何らかの労基法違反を犯していたということでした(違反率78%強)。制度施行後暫くは、直行直帰型の登録ヘルパーは「労働者ではない」と認識していた経営者が相当数いたことからも労基法の違反率の高さはある面「納得のいく」結果とも言えます。
2. 私たちがこれまでに受けた労働相談の中には事業者の対応が呆れるほどに稚拙なものが少なくありません。いくつか事例をあげたいと思います。
(ア) サービス残業が常態化しており正社員採用ながら労働時間から計算すると登録ヘルパーより時間単価が下がり、しかも最低賃金も割ってしまっていた。有給休暇はない。社会保険は未加入、雇用契約書も取り交わしていない、とないない尽くし。(訪問介護事業所)
(イ) ある社会福祉法人が運営する地域包括支援センターの社会福祉士として採用されたにもかかわらず、採用後一方的に介護職への変更を余儀なくさた。理由のないいじめ・退職強要に対し抗議をしたところ経営者は、主たる業務として本人にトイレ掃除を行うよう命令。(相談機関)
(ウ) 正規職員が施設内で発生したノロウィルスに罹患し三日間病欠。同月中に忌引きで休みを取ったところ「(職員としての)自覚が足りない」とのことで翌月からパート職員にされた。(入所施設)
(エ) 経理担当の正規職員との求人により応募し、入職しましたものの「当月は準職員・次月より正規職員」という内容を口頭で説明。雇用契約は取り交わさず。入社後、主任から「あなたのことは、人間的に嫌い」と人格を傷つける発言があり、業務実施後に無用な指示や指導が続けられる。(入所施設)
(オ) 毎月の給与から互助会費的名目で数千円が徴収されていた。使途について確認したところ労災保険等に充てていたことが判明した。(訪問介護事業所)
………等々。いずれも交渉の末未払い賃金については支払わせ、不当労働行為については改善させ、不適切な費用徴収については返還させましたが、極めてお粗末な対応を事業者が取っていたということが分かります。
そのような(労務管理とは到底言えない)対応を行ってしまう理由の一つには基本的に労基法も含め労働法規を全く知らないところにあります。今一つは介護保険制度のもと極めて低い報酬下すべての関係者に相当に過大な労働が強いられ、悲しいかなその結果精神的に余裕がなくなり他者を攻撃することによりストレスなりを吐き出す手立てとなるためと考えられます。
以上のような事柄はごく日常的に発生しています。一般的には当たり前のことが介護保険制度のもとでは守られていないという事実があります。そのような状況があまりに顕著となったがために、二〇〇四年八月二十七日に厚生労働省は特に在宅の訪問介護事業所に向け「訪問介護労働者の法定労働条件の確保について」という通知を出し周知徹底を図りました。
3.いわゆる「八・二七通知」は概ね以下の内容となっています。
つまり「訪問介護の業務につくものは基本的には労働者であり、労基法が適用されます」ということが確認され、「事業者は雇用時に労働条件の明示をしなくてはいけない」。そして「移動時間・待機時間・研修時間等については労働時間に該当」し、休業手当・年次有給休暇は「当然に」与えられる。更に「就業規則を作成、周知」し、「労務管理をしっかりとしなさい」と。
この通知は、訪問介護労働者のみならず多くのケアワーカーにその権利の確保を促す機会にはなりましたが、実際のところ十分には周知徹底されていません。また良心的事業所にとっては少ない介護報酬の中で、通知にある内容を全てにわたって実施した場合運営できなくなってしまうという声も聞かれます。年次有給休暇については特に担当員が休暇をとる場合代替え要員を調整しなくてはならないために絶対的人員不足の現状においては取りにくいこともまた事実です。
4.制度施行後八年目の最も大きな課題は、相変わらずいい加減な事業者は存在するものの、それ以上に「報酬のマイナス改定」や「法改正」による有形無形の規制抑制による経営悪化と人員不足です。事業者の経営努力だけではどうにもならないところにまでケアワーカー同様事業者も追い詰められていることです。訪問介護事業では以前から指摘されていることですが、人員基準に厳格に定められているサービス提供責任者の業務内容が広く深く多方面にわたっているにも拘らず介護報酬の位置付けがなされていないため、一般のヘルパー同様に募集しても集まらない状況です。
5.その現状は昨年二〇〇七年七月三一日に介護労働安定センターから発表された「平成一八年度介護労働実態調査(調査期間:平成一八年九月二六日~一〇月三一日)」(注二)で明らかにされています。
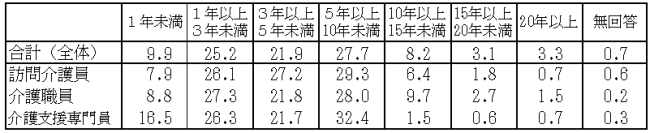
イ)経験年数は「五年以上十年未満」が割合として最も多いものの二七%であり、「五年未満」でみると六十四.五%を占めており、極めて経験年数が少ないことが分かります。(表1)
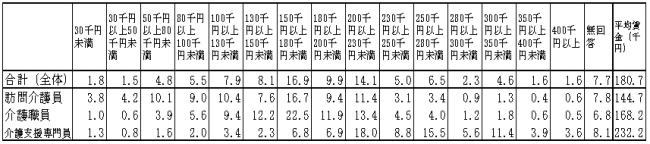
ロ)ケアワーカーの収入は月額で二十万円を相当に割り込んでおり非常に低く抑えられている現状が明らかです。(表2)
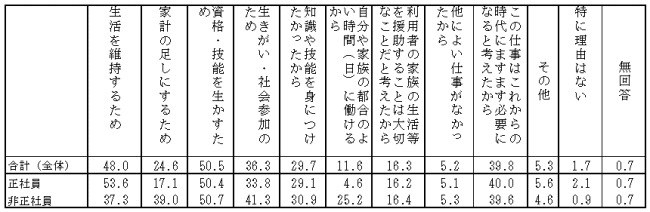
ハ)仕事を選んだ理由について「資格や技能を生かすため」が五〇%を超えていることは特徴的です。(表3)
(表1)現在の主な仕事の経験年数 (%)
(表2)ケアマネジャー23万2千円・介護職員16万8千円・訪問介護員14万4千円
(表3)仕事を選んだ理由(複数回答) (%)
2009/05/11
1.指導検査について
‘06年に施行された第一回目となる介護保険法「改正」の後、特に「持続可能な介護保険制度の構築に資するもの」との大義名分により介護給付の適正化が厚生労働省主導のもと、強く推し進められた。コムスン事件にみられた極めて悪質な不正事例はあるものの、介護給付の総量規制ともいえる過度な「適正化」が図られた。
その結果「同居家族のいる要介護者への生活援助の利用規制(以下同居家族の生活援助)」や「散歩等を含めた外出支援の規制(散歩介助)」に代表されるようなサービスの利用抑制が行われ、必要な支援が提供されないという事態に陥った。
「同居家族の生活援助」に関わっては「一律機械的に可否が判断され」、当事者は非常に大きな不利益を被った。そのような状況の下、利用当事者、事業者からの声を受け、かくして‘07年12月20日(*1-1)、更には‘08年8年25日(*1-2)の2回にわたって厚労省老健局振興課から事務連絡が発信され、一律機械的に可否を判断「しないよう」周知徹底がなされた。
しかしながら東京都内区市町村においては、いまだにこれらサービスの算定について判断基準が曖昧であり、現場においては大きな混乱を来している。
また「散歩介助」に関しても、大河原雅子参議院議員の提出した質問主意書(2008年11月18日提出/質問第91号)(*2)に対する「答弁」によって「訪問介護員による散歩の同行については、適切なケアマネジメントに基づき、自立支援、日常生活活動の向上の観点から、安全を確保しつつ常時介助できる状態で行うものについては、利用者の自立した生活の支援に資するものと考えられることから、現行制度においても、介護報酬の算定は可能である。」旨その算定は認められるとされているにも関わらず、やはり区市町村によって解釈は異なり(*3)、むしろ否定的見解を示している自治体がみられる。
東京都として、「給付抑制」ともとれる指導検査体制に陥ることなく、介護保険法の理念に則り、真に介護を必要とする要介護者とその家族が支えられる制度となるように、そして「指導指針」にあるようにより良いケアの実現と介護サービス事業者のサービスの質の確保・向上が図られるよう期待する。
・よって、‘09年度に向け改めて東京都の「指導指針」について確認したい。
2.介護報酬改定に関わっての人件費率の公開について
「拡大する福祉・介護ニーズに対応できる質の高い人材を安定的に確保していくことが、いまや国民生活にかかわる喫緊の課題」であるとの理解のもと、昨年’08年4月25日「介護従事者等の人材確保のための介護従事者等の処遇改善に関する法律」が衆議院において全会一致で可決されたことは周知のとおりである。
今般の介護報酬の改定は、前述の通り、何よりも介護従事者の人材確保対策」が最重要課題であるとのことから、政府・与党において「介護従事者の処遇改善のための緊急特別対策」として次年度介護報酬改定率が「3.0%」と決定された。
さて、何にもまして重要な点は以下の通りである。
人材確保の最大要件は賃金の低さにある。介護労働安定センターの介護労働実態調査(*4)の結果にも示されているように非常に「やりがい」のある仕事として捉えられていることは明白である。しかし何にもまして賃金が低く、生活そのものが出来ない給与水準にあることが離職の最大要件となっている。その実態を背景にして今回の介護報酬増がなされたところであるが、増額分が適切かつ確実に働く者の手に渡らせる必要があると認識する。繰り返すが、この業界で働く人のあまりの待遇の悪さに、職業として成立しないまま、働く人が定着せず、雇用の拡大どころか、雇用が縮小し制度の正常な運営すら覚束ない現状にある。まさに未曾有の政治的ミスマッチとなっている。
とりわけ、訪問介護で働くヘルパーの待遇・賃金実態は生活保護費以下の実体にあり、今回の改定を加味しても、その絶対額の低さ、さらに、働く人への配分の低さから、雇用の拡大の道が開けるなど、誰が考えてもあり得ないことは明らかである。
ヘルパーの平均時給は1200円、平均労働時間は85時間、つまり月収は102、000円。とくに、ヘルパーの大部分(78%)を占める、時給ヘルパーの月収は、時給1200円、労働時間58時間で69,600円となっている(介護労働安定センター平成20年版)。ある訪問介護事業所のシミュレーションによれば、月平均概ね800万円の売り上げ(?)で、約29万円の報酬増との結果が算出された。マスコミを通して介護労働者一人当たり「2万円増」との「噂」が独り歩きしているが、まさにまやかしの「3%」である。
それだからこそ、僅かながらとはいえその増額分が働く者に適切かつ確実に配分されるために、介護報酬に占めるそれぞれの介護労働者の人件費率を調査し、公表する必要性がある。良心的事業者は働く者の人件費率を上げようと努力しているが、その人件費率を上げることによって事業が成り立たなくなる可能性がある。人件費率の調査・公表はつまり厚労省が位置付ける介護報酬が、如何にひとの生活が成り立たず、更には事業の継続が成り立たないかを指し示す意味を持つものである。
・よって、東京都として介護報酬改定後の事業別の人件費率について調査し、その結果を公表すること。
3.介護関連への就業支援等について
介護業界の深刻な人材不足のなか、先般東京都は失業者の2級ヘルパー資格受講希望者に対し受講費用の全額補助(*5)を開始したことは高く評価できる。しかし、すでにヘルパー2級資格者は300万人を超え、介護福祉士資格者も‘05年段階で47万人を数える。これら有資格者の就労支援策を早急に行う必要があると認識する。自治体ごとに緊急就労支援を行っているところであるが、東京都としても自治体との協同のもと介護の現場に関わる就労支援を強力に推し進めるべき。
また、就労支援の強化と共に、今後介護業務の資格を「介護福祉士」に一本化するとの厚生労働省の方針に即して勘案するならば、現に就労している2級ヘルパー有資格者及び事業者に対し「介護職員基礎研修」受講に関わる費用の助成及び低利の融資を積極的に行うことが求められる。
4.その他・・・「介護サービス情報の公開制度」施行後三年目の検証と今後について
‘06年「改正」介護保険法のもと、ほぼすべての介護事業者に義務付けられた「介護サービス情報の公開制度(*6)」は、法の理念のひとつである「自己選択」と「自己決定」を補完するものとして位置付けられたものであると認識している。
しかし、この情報公開制度が有効に機能しているものとは考えられない実態を各方面から漏れ聴くところである。
一般的に高齢者自らがインターネットを利用する環境には今現在なっておらず(一部利用者はあろうが)、情報の獲得はおおよそ行政、地域包括支援センター等相談機関に依拠しているとの実感をもつ。介護者等が有効に活用しているとの意見もあるが、現状の情報公開内容からは他の事業者との差別化は探ることはできないものと認識せざるを得ない。ともあれこれまでこの制度については検証されておらず、どの程度この利用者サイドに立った制度が機能しているかは全く不明である。更に、少ない介護報酬の中で辛うじて運営を行っている零細事業者にとって、調査にかかる費用は過大である。調査のための調査に堕しているとの批判も多い。
少なくとも情報公開のための費用については、全額公費によって賄うべきものと考えるが制度の存続も含め大々的検証が必要であると考える。
以上
1.「介護保険法の理念」
「介護の社会化」と「介護負担の軽減」を最大の目途として作られた介護保険法。制度施行当時、介護の現場は、利用者はもとより介護者等家族にとっても、そして私たち労働者にとっても「これからの高齢者介護を担うに相応しい制度」であると言われていました。バラ色の世界が待っている、コーヒー一杯の料金で介護サービスを買うことができる。あるいは、自己選択と自己決定のもと自立的在宅介護生活を送ることができるのだ、と。
2.「介護保険制度の現状」
しかし、10年目を迎えた現在、当事者である高齢者にあっては介護給付の「適正化運動」のもと過剰とも言える給付規制により必要なサービスが利用できず、「尊厳の保持」は踏みにじられ、介護者にあっては「介護負担の軽減」が実現するどころか「介護地獄」が深刻化。介護労働者にあってはワーキングプア(賃金は福祉施設介護員、ホームヘルパーとも約21万円で、全産業の平均33万円に比べ約40%も低い実態。20%を超える離職率。施設職員に至っては24%)の最先端を行くという実態になっています。また、介護負担の軽減を目途とし、介護の社会化が実現されるはずであったものが、今また主たる介護の担い手は「家族である」との誘導が進められています。結果、虐待は頻発し、究極の惨禍である介護殺人(「‘98~‘03年」の間、報道されるなどした介護殺人の件数は198件。‘07年12月には宮崎県で70歳の長女が100歳の父を介護疲れから無理心中を図る事件が発生しました。)に至るという現実が眼前に示されています。
3.「介護保険制度の要であるケアマネジャーの実態について」
今日、虐待・家庭内暴力・アルコール中毒・家族不在、老々介護・認知症独居高齢者の存在等々、「介護保険制度」という枠内だけでは対応できない問題が増加しています。その中で制度の要であるケアマネジャーは苦しんでいます。
例えば、親族不在の認知症3姉妹の方々を、成年後見制度を使い施設や病院につなげることにより本来はケアマネジャーとの契約は切れて終了となる筈であるものの、後見人だけでは対応できない支援=身上監護を無報酬の中で対応をせざるを得ないケース。あるいは、糖尿病かつアルコール依存症である、介護福祉士資格を持っている主介護者の娘が、要介護者である母親に認識のないままに虐待を行うケース。80代で「要介護1」ながら認知症状の顕著な夫と主介護者である60代の妻の間に家庭内暴力を振るう20代の子どもがいるケース。それらケースにおいては、単なるサービスの組み立てただけでは、適切かつ有効な援助につながらない事例が多く発生しています。
更には、まったく身寄りのない高齢者の場合、ケアマネジャー等が看取りを行い、葬儀の手配から納骨まで行うという実態があります。
つまり、単に介護保険制度のもとでのケアマネジメント、居宅支援業務に止まらない、ケースワーク的業務がケアマネに要求されるという状況が広がっています。
そのような中、公正中立を厳に求められながら、一方極めてぜい弱な報酬体系にありモチベーションは上がらず、燃え尽き、介護の現場から去るケアマネジャーは後を絶ちません。
介護保険制度は、ケースワークを「公」から「民」へ移す結果となりました。
介護の現場から得た経験や手法、更にはネットワークなど行政が培ってきたものが民間に伝わらず、混乱が生じている。
結局のところ、利用者の「生命」と「暮らし」に不利益、悪影響を与えることとなっています。「新しい公共」との理念のもと、公務がそれぞれのケース等に直接関わることがなくなり、そのことによって高齢者問題や介護の実態が見えなくなってきているのが現実です。
4.「失われた10年を取り戻すために」
制度施行後の10年で明らかになったことは、例えば医療保険との関わりにおいては、政治力のない介護の部分で負担増を進め「介護だって実施したのだから、と医療に波及させる」との厚生労働省幹部の発言に見られるように、介護保険制度は社会保障全体を解体するための試金石であったということです。本来、連携し協力し合うべき「人=介護労働者」が分断されています。公務が積極的に高齢者、障害者の実態に係わり、公務の専門性と経験を民間事業者に伝承すべきと考えます。そして協働していく。そのことなしに、これから訪れる超高齢社会を乗り切ることはできないと認識します。
この制度をまさに「理念通りの制度」として機能させるために当事者との協同のもと地道ではあっても粘り強い運動を展開していきたいと強く思うところです。
介護報酬改定と人件費率の公開について
「拡大する福祉・介護ニーズに対応できる質の高い人材を安定的に確保していくことが、いまや国民生活にかかわる喫緊の課題」であるとの理解のもと、2008年4月25日「介護従事者等の人材確保のための介護従事者等の処遇改善に関する法律」が衆議院において全会一致で可決された。それから1年が過ぎ、2009年4月より実施の介護報酬改定は、何よりも介護従事者の人材確保対策が最重要課題であるとのことから、政府・与党において「介護従事者の処遇改善のための緊急特別対策」として介護報酬改定率はプラス3.0%となった。
重要な点は以下の通りである。
介護に人材が確保できない最大要件は賃金の低さにある。介護労働安定センターの介護労働実態調査(*1)の結果にも示されているように、介護は非常に「やりがい」のある仕事としてとらえられている。しかし何にもまして賃金が低く、生活できない給与水準にあることが離職の最大要件となっている。その実態を背景にして今回の介護報酬増がなされたところであるが、増額分が適切かつ確実に働く者の手に渡るかというとそうではない。介護業界で働く人はあまりの待遇の悪さに、定着せず、雇用が縮小し、制度の正常な運営すら覚束ない現状にある。まさに未曾有の政治的ミスマッチとなっている。
とりわけ、訪問介護で働くヘルパーの待遇・賃金実態は生活保護費以下であり、今回の改定を加味しても、その絶対額の低さ、働く人への配分の低さから、雇用の拡大の道が開けることなどあり得ない。ヘルパーの平均的な時給は1200円、1か月の平均労働時間は85時間、つまり月収は10万2000円ほどである。ヘルパーの大部分(78%)を占める、時給ヘルパーの月収は、時給1200円、労働時間58時間で6万9600円となっている(介護労働安定センター平成20年版)。
ある訪問介護事業所のシミュレーションによれば、月平均概ね800万円の売り上げで、約29万円の報酬増との結果が算出されている。マスコミを通して介護労働者一人当たり「2万円の報酬増」との「噂」が独り歩きしているが、まやかしの「プラス3%」である。
だからこそ、わずかながらとはいえその増額分が働く者に適切かつ確実に配分されるために、介護報酬に占めるそれぞれの介護労働者の人件費率を調査し、公表する必要があると考える。良心的事業者は働く者の人件費率を上げようと努力しているが、その人件費率を上げることによって事業が成り立たなくなる可能性がある。つまるところ人件費率の調査・公表は厚労省が位置付ける介護報酬では、如何にひとの生活が成り立たず、事業の継続も覚束ないかを指し示す意味を持つものである
介護関連への就労支援等について
介護業界の深刻な人材不足のなか、先般東京都は失業者の2級ヘルパー資格受講希望者に対し受講費用の全額補助(*2)を開始した。このことは高く評価できる。しかし、すでにヘルパー2級資格者は300万人を超え、介護福祉士資格者も2005年に47万人を数えている。これら有資格者の就労支援策についても早急に取り組む必要があると思う。自治体によっては派遣切りなどで職場を失った労働者の緊急就労支援を行なっているが、介護現場に関わる就労支援の強化と共に、今後、介護業務の資格を「介護福祉士」に一本化するとの厚生労働省の方針に即して勘案するならば、現に就労している2級ヘルパー有資格者および事業者に対し「介護職員基礎研修」受講に関わる費用の助成および低利の融資についても積極的に行なっていくことを求めたい。
介護サービス情報の公開、施行3年目の検証と今後について
2006年の「改正」介護保険法のもと、ほぼすべての介護事業者に義務付けられた「介護サービス情報の公開制度(*3)」は、法の理念のひとつである「自己選択」と「自己決定」を補完するものとして位置付けられたものである。しかし、この情報公開制度が有効に機能しているとは考えられない実態が各方面から聞こえてくる。
一般的に、高齢者自らがインターネットを利用する環境にはなっておらず(一部利用者はあろうが)、情報の獲得はおおよそ行政、地域包括支援センター等相談機関に依拠しているとの実感をもつ。介護者等が有効に活用しているとの意見を聞くこともあるが、現状の情報公開内容からは他の事業者との差別化を探ることはむずかしいように思う。ともあれこれまでこの制度については検証されておらず、どの程度この利用者サイドに立った制度が機能しているかは全く不明である。さらに、少ない介護報酬の中で辛うじて運営を行なっている零細事業者にとって、調査にかかる費用は過大である。調査のための調査に堕しているとの声も聞かれる。少なくとも情報公開のための費用については、全額公費によって賄うべきものと思う。制度の存続も含めた、検証を切に望むものである。
*1)介護労働安定センター:(平成19年度介護労働実態調査)
http://www.kaigo-center.or.jp/report/h19_chousa_01.html
*2)失業者のヘルパー2級資格取得支援:
http://www.yomiuri.co.jp/national/news/20090107-OYT1T00656.htm?from=navr
*3)介護サービスの情報の公開制度:介護保険法第5章第9節第115条29~37
http://law.e-gov.go.jp/cgi-bin/idxselect.cgi?IDX_OPT=1&H_NAME=%89%ee%8c%ec%95%db%8c%af%96%40&H_NAME_YOMI=%82%a0&H_NO_GENGO=H&H_NO_YEAR=&H_NO_TYPE=2&H_NO_NO=&H_FILE_NAME=H09HO123&H_RYAKU=1&H_CTG=1&H_YOMI_GUN=1&H_CTG_GUN=1
~「在宅ケアを語る会」のディスカッションから~
はじめに・・・
「経鼻胃チユーブ及び胃ろうチューブを用いる方法での栄養補給はしないで下さい。
それ以外の方法については,自宅から移動させない状態で,可能な栄養補給をお願い致します。」・・・という「事前確認書(*1)」を後見補助人と協議の上自ら作成。そしてその後「事前確認書」に準じ、ご本人の望む通りご自宅で看取られたAさんに思いを馳せながら、私は胃ろうをテーマにした会合に参加していた。
胃ろうを造設し自宅で介護を受ける高齢者が増えている中、その一方で実際のところそのような高齢者のケアに介護職として関わっていても、胃ろうがどのようにして造られ、どのように栄養を入れるのかを見たことがないという方が多いのではなかろうかとのことから、「胃ろう(PEG)とそのケアについて学ぼう」をテーマに「在宅ケアを語る会(*2)」2月定例会は開催された。
「胃ろうとは何か」「どんな人に必要なのか」「胃ろうの造設方法」「在宅管理のポイント」「トラブルの対処法」等々胃ろうを知らない方でも理解できるよう胃ろうについての基本的な事項の説明と共に、日常的に胃ろうによる栄養注入を行っている当事者の方から実際のケア内容や方法等について話がなされた。続く質疑応答では胃ろう造設に伴う利便性の他後に述べる不都合不利益にも言及され定例会参加者にとっては学びの多い定例会となったようであった。
胃ろう利用者の在宅介護生活の現状
嚥下に支障が発生し経口摂取が困難となった高齢者にとって誤嚥のリスクが少なく、安全かつ確実な栄養摂取の方法ということから胃ろうが造設されることは一般的となってきていることは確かである。しかしそれ以上に昨今の医療制度「改革」のもと入院期間の短縮が評価され、誘導されるなか、摂食・嚥下障害に対する人手と手間のかかるの訓練を実施する余裕がない状況からすれば、嚥下困難高齢者への「胃ろう増設」は、在宅介護生活を送る上でまさに「当り前の処置、対応」となっていることもまた事実である。
胃ろうの造設にあたって医療関係者が「嚥下訓練等によっては経口摂取の再開も可能」との説明を行うが、要介護状態で更に例えば認知症高齢者である場合、胃ろう造設後経口摂取再開となる割合は、現状においては極めて低い。その「当り前」の医療処置によって、家族としては良かれと思っての選択の後、時に、本人はもとより主たる介護者である家族自身は以後その選択結果の是非に悩み、介護に疲れ、共倒れの様相を呈することがある。
一般的に簡便と思われる栄養剤の滴下は、認知症高齢者の場合チューブを抜去する等危険行為を行う可能性があることから一定程度の時間見守っていなくてはならなくなる。だからと言って現行の介護保険制度では、例えばチューブを抜く可能性があるからということで長時間の見守り訪問介護は(算定できないことはないが)使いにくい状況にある。10割自己負担で対応するということでは経済的負担が増大する。また、デイホーム・ショートステイ等の施設系サービスは、これも全く受け入れられないということはないが施設側の受け入れ態勢(特に職員体制)によって異なるものの一般利用者に比してやはり非常に使いづらいのが現状である。つまり現行の在宅サービス態勢の現状が十分に理解されていない、在宅介護生活の全体像を見落としている中での、医療機関側の胃ろう導入というところにひとつ大きな課題があると考えられる。
そして高齢世帯、独居世帯含め当事者においては、介護保険制度等に過大な期待をもち、実は非常に脆弱な状況での在宅生活になるということを「理解しない」「理解出来ない」状況での胃ろう造設の受け入れという点にも問題があるのではないだろうか。
胃ろうを造設する当人に理解、判断能力があればその意思決定に従うことが何にもまして尊重されるべきものであるが、認知症高齢者はもちろん、超高齢化する中で自己の判断能力低下はしかし如何ともし難いものではある。
私がかつて担当した、そして現在担当している胃ろう造設に至った方々のほとんどが、医療機関から胃ろうを造設するにあたり、そのことの説明が当事者そして家族に理解できるような形でなされているとは言い難い。つまり「何故胃ろうを医師が進めるのかあるいは医療的に必要なのか」「そのことによって今後の生活はどのように変わっていくことが予想されるか」「長期的にどうなっていくのか」「在宅支援はどの程度提供されるのか」等々といったことも含めた「十分な説明が不足」していることは否めない事実である。そのような現実の中で、冒頭の事前確認書のような書類を明確に示し意思表示をする本人=当事者は極めてまれな存在である。しかしそのように意思表示することは、自身の望む在宅介護生活を実現させるために必要不可欠なことであることを指し示している。
事例を通して考える
Ø ご家族が、ご本人の認知及び寝たきり状態を勘案し、かつ主治医より原因不明の感染症による熱発と状態増悪により余命半年程度と診断された結果胃ろう造設を選択しなかったTさんのケース
(要介護5:寝たきり:認知症、感染症による断続的熱発:女性:87歳:退院後娘と同居)
特養入所中。原因不明の熱発により状態増悪し入院となる。入院の長期化が予測されることと経口摂取困難な状態となり、特養復帰は不可。在宅復帰か療養型病院への転院の選択を迫られているということで相談が入る。入院中は経管栄養。療養型転院にあたっては胃ろう造設が条件。胃ろう造設を選択するかどうかに関し、親族・ケアマネジャー・在宅医との1か月以上にわたる話し合いを継続的に行う。本人の健常時の意思、相談時の意識の状態、余命等々から判断し、胃ろうを造設せず在宅復帰とすることを決定。娘は「母の生殺与奪の鍵を握ってしまっていると思うと正直とても苦しいです」との思いを吐露する。
退院後水分補給と僅かずつながら経口摂取による栄養補給を行う。退院後は7~10日程度で重篤な状態に陥るであろうとのことであったが、娘の献身的介護により2カ月超を自宅で過ごす。娘の腕に抱かれて看取られた。
Ø 医療機関の言われるままに胃ろう造設を受け入れ介護負担が増大したケース(Sさん
(要介護5:多動:認知症:女性:79歳:娘夫婦と同居)
誤嚥性肺炎により入院。入院当初より点滴対応。認知症状顕著にて、家族の了解を得て拘束。その後経口摂取困難との診断により医師より家族に胃ろう造設なくしては生命の保証はできない旨説明される。家族は考える間もなく、また関係者への特段の相談もないままに胃ろう造設となる。
退院後入院以前に比して身体状態顕著に改善。栄養剤の注入等家族が全面的に行わなくてはならないということを胃ろう造設後に理解。また、固形栄養剤での対応を選択したが、経済的に逼迫。
多動となり、徘徊、転倒を繰り返すなど問題行動顕著。在宅にて看取りたいとの娘夫婦の思いは強かったが、介護負担過大となり遠方ながら早期の入所可能な施設を自ら探し出し、近々入所の運びとなる。
Ø 誤嚥性肺炎により経口摂取不可となるも、本人の意思表示が不明なため葛西に積極的治療を指示され成年後見人他関係者が困惑したMさんのケース
(要介護5:寝たきり:認知症:女性:96歳:特養入所:単身:成年被後見人)
誤嚥性肺炎を起こし状態増悪のため入院。経口摂取困難となり、胃ろう造設等を検討。しかし年齢、病状等々から勘案し、入院先の医療関係者、成年後見人共々胃ろう造設も含め、積極的治療は行わないことで確認。しかし、家庭裁判所は「食」の確保ができない状況において胃ろう造設を行わないことは本人を「餓死させる」ことになり家庭裁判所としては到底受け入れ難いとの認識を示す。そのため積極的治療を行うこととなったが、胃ろう造設術の前段で逝去。
Tさんにおいては、在宅での2ヶ月間非常に手厚いケアがなされていた。家族特に娘さんが介護休暇を取得して献身的に介護にあたっていた。しかし、その間徐々に痩せていく本人を前に娘さんは「本当にこの選択でよかったのだろうか」と自問自答しながらの日々であったことをその後語っておられた。
Sさんのご家族は、言われるままに胃ろうを造設したが、「今でも遅くはないと思うものの口腔嚥下リハビリ等を行う術はなかったのか」「他に何か手はなかったのか」と疲れ切った心身状態のもと考えを巡らせながら施設入所の日を待っている。
そしてMさんについては如何ともし難いものの、意識清明な時期に本人自らの意思表示がなされていなかったがためにそれまでの生活背景等が勘案されることなく、客観的第三者により合法的に「生かされる」方向付けがなされた事実が残った。
最良の選択をし、最良の最期を迎えるために
「食べること」は「生きること」である。
あるいは「食の確保」のために「胃ろうを造設」するということは、つまり如何に「生きていくか」を考えることにつながるということではなかろうか。
「食べられなくなったらどうするか」「その時、自分はどうしたいのか」という想像に難い、困難な選択の場面を可能な限り想定し、その上で「明文化する」「明示化する」「明言化する」等々いずれの方法であれ明確な意思表示をすべきである。現にその時が来た時、表明した意思が揺れ、ブレ、変容することも当然あろうけれど、それもまた「自己選択」と「自己決定」に基づく行動である。
仮に自己判断が困難となった時、家族なり第三者が選択と決定を行うことになるにせよ、その判断が可能な限り自身の意向、要望、希望に則って行われるためにもその準備をしておくことが必要である。
最善の選択をし、最善の決定を図ったと納得するために。
何にもまして最良の最期を迎えるために。
*1:A様事前確認書
*2:在宅ケアを語る会 2000年10月に「顔の見える連携」と「情報の共有」を如何に図るかを模索し、世田谷区玉川地域を中心に発足した任意の学習交流団体。医師・看護師・ヘルパー・ケアマネジャー・介護当事者等々介護保険制度に関わる医療福祉の縦横断的ネットワーク。毎月第三火曜日に開催。2010年2月現在93回の定例会を開催。
1. 介護報酬「1.2%」増の「まやかし」
今回の改定は「マイナス改定」である。
介護報酬改定の議論にあたり厚生労働省は、「処遇改善交付金」を介護報酬化することで、介護職員の報酬は2%プラスになると説明してきた。つまり「処遇改善加算」を、今回プラス改定と言っている「1.2%」から差し引けば、実質「0.8%」のマイナスとなる。
公費で賄っていた「介護職員処遇改善交付金事業」を介護報酬に組み込み、利用者負担にすること自体許し難いことであるが、介護サービスの利用率が五割に満たない状況において区分支給限度額に組み込まないとはいえ、利用者にとっては費用の負担増となることに変わりはない。結局のところ更なる利用抑制につながることが予測される。そもそも「介護職員処遇改善交付金事業」は、2007年のコムスンショック以降介護労働者の処遇の低さや離職率の高さが世にあまねく知られる一方、目前に迫る2025年の「超高齢社会(*1)」に向け人材の確保は急務、喫緊の課題として関係者に深く認識される中実施されたものである。深刻な介護現場の人材流出は制度設計の瑕疵によるものであり、それを自省することなく利用者、その家族等に転嫁することが許されていいはずがない。
介護保険料が上がり、医療保険料とも合わせ負担ばかりが増大する。この状況のもと介護保険制度の基本理念である「高齢者の『尊厳の保持』」が担保されるのであろうか。
2.「強要」される文字通りの「自立」
今回の「報酬改定」の基本は徹底した「給付の重点化と効率化」であり、これまで以上に要介護当事者とその家族の「自立」が強調されかつ求められている。特に生活援助サービスを狙い撃ちした「給付の抑制」はあからさまであり、家事全般は家族親族が行うのが当然と言っているようなものである。介護の社会化に逆行するかのような「中長期的には、自助や互助としての家族による支援」のあり方が「地域包括ケア」においては「推奨」されている。
3. 窓際?瀬戸際?土俵際?のケアマネジャー
居宅介護支援事業の収支差率は「マイナス2.6%」(*2)と構造的に赤字体質ながら、前回調査から比較すると「15ポイント」と大幅な改善?!(「2011年介護事業経営実態調査」の結果:財団法人介護労働安全センター)がみられたとのことから基本報酬等の改定は見送られた。後は法人あるいは事業所ごとの「経営努力」によって収支差率をプラスにせよ、とのことである。
しかし、である。
公的介護保険制度でありながら構造的にマイナス収支であって良いわけがない。しかも相変わらず居宅介護支援事業所の多くは訪問介護、訪問看護等の事業所併設となっており求められている公正中立なマネジメントの実現が困難な状況にある。更に、今回地域包括支援センターが地域ネットワークの構築等「本来業務」に徹するためとのことから、ケアマネジャーの介護予防支援担当件数の上限が撤廃されたが、この「改正」は大きな問題をはらんでいる。つまり、地域包括支援センターとの協力・連携が強く求められる中、報酬単価の極めて低い介護予防支援を今まで以上に多く受け入れなくてはならないということであり、運営に大きな支障が生ずるのである。(*3)相談援助業務の重要性からも抜本的報酬の見直しが求められている。
4.おわりに・・・
前段でも述べたが、持続可能性を最優先した結果、「給付の重点化と効率化」が徹底された「法改正」と「介護報酬改定」となっている。ここには相変わらず美辞麗句がちりばめられ、本質が見えにくくなっている。
「自助は、自らの選択に基づいて自らが自分らしく生きるための最大の前提であり互助は、家族・親族等、地域の人々、友人たち等との間の助け合いにより行われるものである。」と「自助」と「互助」を賛美し、「したがって、自助や互助は、単に、介護保険サービス(共助)等を補完するものではなく、むしろ人生と生活の質を豊かにするものであり『自助・互助』の重要性を改めて認識することが必要である。」と「地域のあり方」を強要するに至っている。
今後この「地域包括ケア」が推進されることになるが、耳あたりのよい言葉と文言に惑わされることなく当事者の立場に立ち、必要な支援が必要なだけ提供できるよう奮闘したいと考えている。
(*1)平成27(2015)年には「ベビーブーム世代」が前期高齢者(65~74歳)に到達し、その10年後(平成37年/2025年)には高齢者人口は(約3,500万人)に達すると推計[2006年9月27日厚生労働省第1回介護施設等のあり方に関する検討会]
(*2)法人税などを差し引いた収支差率は「マイナス3.2%」
(*3)介護予防支援の一件当たりの単価は約4千円。介護支援(要介護3~5)の場合1万3千円。特定事業所加算(Ⅱ)の場合で1万6千円。
~地域包括ケアから考える~
1.要介護当事者の実態とかけ離れた「改正」介護保険法
本年4月1日第2回目となる改正介護保険法が施行された。「地域包括ケアシステム」という新しくも「古い」、古色蒼然たるシステムを柱とした「改正介護保険法」が大手を振って歩み始めた。
一昨年2010年4月26日に三菱UFJリサーチ&コンサルティング(*1)によってプレス発表された「地域包括ケアシステム」(*2)はこれからの超高齢社会を担うにふさわしい「理念」「新しいシステム」として我々の眼前に登場した。
報告書には相変わらずの美辞麗句がちりばめられているが、その実態は現実とは大きくかい離しており、厚生労働省=国)は旧態依然とした「隣組(となりぐみ)」制度を再度作ろうとしているのではないかと認識させるほどの内容であった。
国は、介護保険法の制定にあたり、憲法25条の生存権保障から時代は移り、一定程度「豊かになった」日本にあって、介護の社会化を図るにあたり憲法13条幸福追求権に機軸を置いた制度に変えていく—「措置」から「契約」へとその理念を変えていくと喧伝していた。高齢者の尊厳の保持と介護者の負担の軽減と更に「自己選択と自己決定」を保障するとのことで始まった介護保険制度がわずか12年という短い時間の経過の中で、再び時代を逆行するかのような「新しいシステム」に変容させられようとしている。それが「地域包括ケアシステム」である。
「地域包括ケア研究会」(2008年度老人保健増進等事業)による報告書(*3)の中の「(2)地域包括ケアを提供するための前提-○自助・互助・共助・公助の役割分担の確立」が、この「システム」を端的に言い表しているので紹介する。
①「自助」は、自らの選択に基づいて自らが自分らしく生きるための最大の前提であり
②「互助」は、家族・親族等、地域の人々、友人たち等との間の助け合いにより行われるものである。
③ したがって、自助や互助は、単に、介護保険サービス(共助)等を補完するものではなく、むしろ人生と生活の質を豊かにするものであり
④「自助・互助」の重要性を改めて認識することが必要である。
⑤ 特に、これまであまり明確に議論されてこなかったが、互助の取組は高齢者等に様々な好影響を与えていることから、その重要性を認識し、互助を推進する取組を進めるべきではないか。
⑥その際、地縁・血縁が希薄になりつつある都市部等でも互助を推進するため、これまでの地縁・血縁に依拠した人間関係だけでなく、趣味・興味、知的活動、身体活動、レクリエーション、社会活動等、様々なきっかけによる多様な関係をもとに、互助を進めるべきではないか。
⑦ これまで同様、介護の社会化を前提にして介護保険制度等の設計は行うべきであろうが、家族における親密性の保持や、新たな家族の姿に対応しつつ、家族に期待される役割を踏まえた上で
⑧中長期的には、自助や互助としての家族による支援と地域包括ケアシステムとの調和のとれた新たな関係について、検討を加える必要があるのではないか。
⑨地域の中で安全で質の高いケアを包括的に提供する体制を構築するためには、「自助・互助・共助・公助」のそれぞれに関わるすべての関係者が能力を出し合ってケアの計画、提供に貢献できることが必要とされる。そのためには、地域包括ケアシステムが目指す内容・機能を継続的に学習するような「学習する文化」を醸成し
⑩ 住民や保健・医療・福祉の専門職、ボランティア、民生委員等の職種や所属を超えた「学びのプロセス」を構築するべきではないか。(数字は筆者による)
・・・介護の社会化、「自己選択」と「自己決定」、介護者(=家族)の介護負担の軽減はいったいどこに消え去ったのか。「自助・互助」ではどうにもならなくなったからこそ、社会として「支え」るための介護保険法が制定されたのではないのか。
介護保険制度施行12年目の結果が「地域包括ケアシステム」という現実に、介護支援専門員として、介護に関わってきたいち個人として愕然とするばかりである。
2.公的責任の後退と「自助・互助」の強要
介護保険制度は「福祉ではない」と言われてきた。いまもって行政のそのスタンスは変わっていない。
「自己選択と自己決定」のもと、自身の、あるいは家族の心身状態を鑑み、事業者と契約のもとサービスを購入する。そこには「施し」としての福祉は存在せず、対等な関係が存在するだけである。しかし周知の通り、医療保険料・介護保険料の増大等経済的負担が高まるなか、例えば必要なサービスを「購入」できず便まみれの状況に置かれる等ということによって尊厳の保持はないがしろにされ、「自己選択と自己決定」は介護労働者の絶対的不足によって「選別」と「他者による決定」にとって代わられ、「同居家族のいる要介護高齢者は家事援助等については原則家族が行うべき」との行政指導等によりその介護の負担は軽減するどころか一層増大し、家族介護が強要されるに至っている。
その結果が、連日のように繰り返されている「最悪の選択と決定」である「介護心中」や「介護殺人(*4)」(1998年から 2009年の間に少なくとも454件発生)(日本福祉大湯原悦子准教授)であり、
2010年夏に発生した100歳を超える超高齢者の行方不明問題等地域や暮らしの様相が大きく変わっている社会にあって介護保険制度にのみ起因するものではないものの、介護の社会化どころか、「介護地獄」は一向に改善されずにいる。
介護を取り巻く状況は、介護を受ける当事者家族にとっても、介護を提供する介護労働者にとっても厳しいものとして私たちの前に立ちはだかっている。
3. 介護報酬改定から考える~介護報酬改定「1.2%増」のうそ~
~総論から考える~
介護報酬改定の議論にあたりこれまで厚生労働省は、「介護職員処遇改善交付金」を介護報酬化することで、介護職員の報酬は2%プラスになると説明してきた。本誌4月号でも民医連の常駐理事である林泰則氏が指摘している通り、「処遇改善加算」を、今回プラス改定と言っている「1.2%」から差し引けば、実質「0.8%」のマイナスとなる。
公費で賄っていた「介護職員処遇改善交付金事業」を介護報酬に組み込み、あたかも緊縮財政下、手厚い予算を組んだように見せかけるという姑息さに憤りを禁じ得ない。ましてや支給限度額外としつつも結局利用者にその負担を転嫁させるということは許し難いことである。いずれにせよ利用者にとっては費用の負担増となることに変わりはなく、更なる利用抑制につながることが予測される。更に言えば、介護サービスを必要とする要介護者が「介護職員処遇改善加算」による費用負担増によってそれまで「購入」できていたサービスを「費用負担が重い」ので介護量を減らすということになれば介護労働を提供する介護職員との間に深い溝を生みだすことになる。場合によっては介護量を減らすことになったのはそんな「加算」ができたからだと無用な対立を生みだすことになるかもしれない。
そもそも「介護職員処遇改善交付金事業」は、2007年のコムスンショック以降介護労働者の処遇の低さや離職率の高さが世に知られる一方、目前に迫る2025年の「超高齢社会」に向け人材の確保は急務、喫緊の課題として関係者に深く認識されるなか実施されたものである。深刻な介護現場の人材不足は制度設計の構造的欠陥である。そのことを全く反省することなく利用者、その家族等に介護労働者の人材確保のための経済的負担を転嫁するなどということが許されていいはずがない。
先にもふれたように、介護保険料が上がり、医療保険料とも合わせ負担ばかりが増大する。このような状況のもと介護保険制度の基本理念である「高齢者の『尊厳の保持』」が担保されるのであろうか。
挿話をひとつ。
ある組織で厚生労働省と懇談の場をもった時の話である。「後期高齢者保険料を支払い、介護保険料を支払い、家賃を支払い、受診をすれば診察料を支払い、介護サービスを利用すれば利用料を支払う。年金は年々歳々目減りし、何を削って生活を送ればいいのか。削ることができるものと言えば『食費』くらいである。ある高齢者は80歳を過ぎて毎日のように安価なコンビニ弁当を食べて糊口を凌いでいる。最晩年となるこの時にそのような生活を送らざるを得ない高齢者の存在をどう思うのか」と問うと事務官の一人がこう発言した。「コンビニ弁当!!結構ではないか。上等だ。(事務官の)我々も毎日のようにコンビニ弁当を食している。十分だ」と。この発言には誰もが唖然とした。と同時に現状を理解した。つまりそのような感性の持ち主が介護保険等社会保障に関わる法案を日々作成しているのだということを。それだけに我々も弛まず関わり続け、働き崖続けなくてはならないということを。
~当事者と介護労働者、特にケアマネジャーから考える~
今回の「報酬改定」の基本は徹底した「給付の重点化と効率化」であり、これまで以上に要介護当事者とその家族の「自立」が強調されかつ求められている。特に生活援助サービスを狙い撃ちした「給付の抑制」はあからさまであり、家事全般は家族親族が行うのが当然と言っているようなものである。
つまり、介護についての一層の短時間化と家事援助の介護保険外への排除を目指した報酬改定であると認識される。要介護認定者を介護する同居家族にとっては文字通りの「自立」した介護態勢が求められ、強要される。本人への掃除洗濯炊事等の家事全般の支援は、原則家族が行うべきであると暗に示している。どうしても必要ならば「公費」による支援を求めず、家政職等の私的サービスの利用を進めるべきものと理解する。前々回の報酬改定時に訪問介護の短時間化は鮮明になったが、その意味するところは、介護保険法上の介護とは三大介護(*6)に特化し、家事援助や見守り等比較的時間のかかる支援等は公費での対応を極力抑制するというものだ。介護の社会化に逆行するかのような「中長期的には、自助や互助としての家族による支援」が重要であり、家族介護が何にも増して「地域包括ケア」においては「推奨」されている。
では、介護保険制度の要である介護支援専門員の状況はどうなっているのか。
居宅介護支援事業の収支差率は「マイナス2.6%」(*7)と構造的に赤字体質ながら、前回調査から比較すると「15ポイント」と大幅な改善(「2011年介護事業経営実態調査」の結果:財団法人介護労働安全センター)がみられたとのことから基本報酬等の改定は見送られた。
介護支援専門員の担当件数は全国平均約27件となっており、標準担当件数の35件を大きく下回っているとのことから、マイナス収支は法人や事業所の経営努力が不足していることに起因するとの認識が厚生労働省にはある。厚労省は、この間居宅介護支援単価の引き上げや特定事業所加算(*8)の創設更には要件の緩和を行ってきたところから、あとは法人あるいは事業所ごとの「経営努力」によって収支差率をプラスにせよ、とのことである。
しかし、である。
公的介護保険制度でありながら構造的にマイナス収支であって良いわけがなく、「御用聞き居宅介護支援」「営業居宅介護支援」等々揶揄され、指摘を受けながらも、相変わらず居宅介護支援事業所の多くは訪問介護、訪問看護等の事業所併設となっている。求められている公正中立なマネジメントの実現が困難な状況にある。更に今回、地域包括支援センターが地域ネットワークの構築等「本来業務」に徹するためとのことから、ケアマネジャーの介護予防支援担当件数の上限が撤廃されたが、この「改正」は大きな問題を内包している。つまり、地域包括支援センターとの協力・連携が強く求められる中、報酬単価の極めて低い(*9)介護予防支援を今まで以上に多く受け入れなくてはならないということであり、運営に大きな支障が生ずるのである。相談援助業務の重要性からも抜本的報酬の見直しが求められている。
前段でも述べたが、持続可能性を最優先した結果、「給付の重点化と効率化」が徹底された「法改正」と「介護報酬改定」となっている。今後この「地域包括ケア」が推進されることになるが、耳あたりのよい言葉と文言に惑わされることなく当事者の立場に立ち、必要な支援が必要なだけ提供できるよう奮闘したいと考えている。
4. 医療と福祉の「連携と協働」
さて、表題の「介護を我らの手に」である。
「介護の社会化が実現し『介護地獄』から開放される」「コーヒー1杯の料金で介護サービスが購入できる」「介護する家族=嫁の介護負担が劇的に軽減される」「介護者の自由な時間が増える」等々夢の介護社会、ばら色の介護社会が到来すると鳴り物入りで登場した介護保険制度ではあったが、これまで述べてきたように、当初の理念や目指す社会は実現するどころか、後退の一途を辿って来ている。
何故か。
高齢者問題は他人の問題ではなく、自身の親兄弟だけの問題ではなく、まさに自分自身のいずれは必ず迎える問題であり、誰のものでもない自分ひとりの大きな課題であるにもかかわらず、この状況である。
高齢者介護支援=介護保険制度に関わって12年、痛切に感じることがある。福祉に関わる、私を含めた者の大半は、自ら発するには僭越ながら、良きにつけ悪しきにつけ「愛と奉仕の精神に溢れている」と認識している。
2007年のコムスンショックにおいて介護に働く老若男女の処遇の低さ、過酷な労働環境、そこから連なる離職率の高さが白日のもとに晒された。施設に働く介護従事者の離職率は24%を超え(*10)、やりがいはあるが生活が成り立たない、生活設計ができないという状況にあった。しかし、心優しき介護労働の現場に立つ彼、彼女たちはほとんど声を挙げることなく、静かに職場を去って行った。
介護保険制度の止めようのない改悪や厚生労働省や自治体による様々な給付抑制、利用規制は「悪しき」意味においての福祉関係者の「あり様」に「つけ込」まれたその結果ではないのか。「抵抗」と「主張」を良しとせず、自己完結し、問題の解決を避けてきたのではないか、と。
介護保険制度は、医療保険制度にくさびを打ち込むための先兵としての役割を十二分に果たしてきた。介護保険に「区分支給限度額」が設定された。例えどれほど介護量が必要であっても、要介護「5」と最重度の要介護者であっても「35830単位」を超えればたちまちにして「10割負担」となる。経済的弱者は介護サービスの利用を自己抑制する。いつしか「財政がひっ迫する中、一人勝ちする医療保険にも歯止めをかけるべき。あるいは規制するべし」との世論形成が行われる。そして介護保険法施行後の2002年4月診療報酬史上初のマイナス改定(△1.3%)が行われ、以降様々な国からの攻撃を受け、その結果「地域医療の崩壊」などの事態が発生してきている。
現に「政治力のない介護の部分で負担増を進め『介護だって実施したのだから、と医療に波及させる』との厚生労働省幹部の発言(*11)」が平然と公になるところにまで来ている。
医療と福祉の連携が叫ばれている。
その意味するところは単に良質の在宅医療や在宅ケアを提供することに止まらず、社会的行動についても連携が求められ、必要な状況にあるということではないか。更に、今一歩進め、「医療と福祉」を必要とする当事者と提供者(医療福祉従事者)の連携と協働が求められている。
医療と介護を我々の手に取り戻し、「安心・安全・安定」した暮らしを実現したいものである。
(*1)
2009年4月要介護認定制度の大改悪を推進した機関
この年第三回目の介護報酬改定が行われ、介護労働者の処遇改善等を図るため3%の引き上げがなされた。しかし一方、給付量の抑制を図るべく、要介護認定結果が実際の心身状態とかけ離れたものとなるという仕組みに認定ソフトが改悪された。わずか半年後には再改正された。
(*2)
地域包括ケア研究会報告書(平成21年度老人保健健康増進推進事業による研究報告書)
http://www.wam.go.jp/wamappl/bb11GS20.nsf/0/9600ee3fd4ba9b2c4925774a001e71d9/$FILE/20100622_1shiryou3_1.pdf
(*3)
地域包括ケア研究会報告書~今後のための論点整理~
http://www.mhlw.go.jp/houdou/2009/05/dl/h0522-1.pdf
(*4)
介護殺人(100歳男性刺殺される70歳長女が無理心中か=2007/12/25付 西日本新聞朝刊=)
(*5)
2003年報酬改定・・・△2.3%
2006年報酬改定・・・△2.4%
(*6)
三大介護・・・身体介護のうち(1)食事介助(2)入浴介助(3)排泄介助、を指す
(*7)
法人税などを差し引いた収支差率は「マイナス3.2%」
(*8)
居宅介護支援の特定事業所加算
算定要件を満たすと、利用者一人当たり(Ⅰ)の場合500単位、(Ⅱ)の場合300単位が加算される。
(*9)
介護予防支援の一件当たりの単価は約4千円。介護支援(要介護3~5)の場合1万3千円。特定事業所加算(Ⅱ)の場合で1万6千円。
(*10)
2006年度介護労働実態調査
http://www.kaigo-center.or.jp/oshirase/18tyousa/index.html
(*11)
朝日新聞‘06年9月19日
~その1~
介護保険法が施行され12年。
気が付けば「介護の社会化」「自己選択と自己決定」「介護者の介護負担の軽減」といった当初の理念は片隅に追いやられ、大手を振って闊歩する「自立」のふた文字。
少なくとも私の知り得る限りにおいて「人様の手を煩わせてはいけない。自分でできることは可能な限り自分で行うべき」という教育を受けてきた高齢者がほとんどです。その中にあって加齢や疾病により生活に支障が発生し、「自立的に生活が出来なくなった」。だからこそ何らかの支援を必要として、如何ともし難い状況の中で制度の「助け」を求めて申請を行っているのが現在の要介護高齢者であると思いす。その当事者に対して追い打ちをかけるかのように「自立」を強要する現実。そのような制度であっていいはずがありません。
今年の3月28日「ケアマネジャーの資質向上と今後のあり方に関する検討会(以降:あり方検)」が開催され、議論が進められています。ケアマネジャー自身が、自ら検討するべき「資質の向上」と「あり方」が、敢えて言えば「部外者」に委ねられ、取り決められようとしています。
制度の要であるケアマネジャーの方向性が、第三者によって決められるということがどういうことであるのかを我々は、深く考えなくてはならないと思います。つまり「あり方検」にある「ケアマネジャー」を専門職種である「医師」や「弁護士」に置き換えてみるとケアマネジャーの置かれている状況は一目瞭然です。医師・弁護士に対して第三者機関が「資質向上」や「あり方」について検討し、「かくあるべし」とその方向性を示すということ自体受け入れがたいことです。
ケアマネジャーの「あり方」の「変容」は、介護保険制度そのものの「変容」につながるものです。国=厚生労働省の「いいなり」にならない、そして当事者目線に立ったケアマネジャーとなるためにも団結し、ひとつとなることが重要であると強く思っています。
~その2~
居宅介護支援事業所の収支差率は「△2.6%(*1)(*2)」。
「公正中立であるべし」と言われ続けて13年、実態としては訪問介護等の介護サービス事業所に依拠しなくては健全な運営が出来ない状況が続いてきました。上記の数値が示す通り構造的な赤字体質であることに変わりはありません。平成20年の調査結果(*3)と比べ確かに15ポイントという大幅な改善が図られたとは言え、制度の要であるケアマネジメント業務が、相も変わらす赤字構造のまま放置されているという状況です。公的な制度でありながら構造的にマイナス収支であるという「異常な状態」を私たちは改めて考えなくてはならないと思います。
介護保険制度において要介護高齢者・障がい者の地域生活を支えてきたという誇りと確信を強力に訴え、主張すべきです。
しかし厚生労働省は、これまで行ってきた法改正・報酬改定において居宅介護支援単価の引き上げや特定事業所加算の創設、更にはその要件の緩和等を行ってきたという「実績」。また、介護支援専門員の担当件数が全国平均約27件と標準担当件数の35件を大きく下回っているとのことから、マイナス収支の要因は「経営努力」を怠ってきた法人や事業所にある、と責任転嫁とも言える認識を示しています。
その上、今回の法改正では地域包括支援センターが地域ネットワークの構築等「本来業務」に徹するためとのことから、ケアマネジャーの介護予防支援担当件数の上限が撤廃されました。地域包括支援センターとの協力・連携が強く求められる中、報酬単価の極めて低い介護予防支援(*4)を今まで以上に多く受け入れなくてはならないことになり、今後居宅介護支援事業所の運営に大きな支障が生ずることが予測されます。
介護の現場における人材の確保は喫緊の課題として厚生労働省も認識しています。良質な在宅支援の提供を行うためには、健全な事業所の運営とそこに働く介護労働者の処遇の安定が何にもまして求められていると思います。
「私憤を公憤に変え、いつでも何処でもどのような状況にあってもケアマネよ、自らの声を挙げよ」とは私の切なる思いであります。
(*1)平成23年介護事業経営実態調査(厚生労働省)
(*2)法人税などを差し引いた後の収支差率は△3.2%
(*3)△17.0%
(*4)412単位/月
~その3~
「私憤を公憤に」とこの連載を担当させて頂きましたが、まさか最終回となる12月に総選挙が行われるとは予想だにしておりませんでした。
2009年9月の政権交代によって、それまで毎年2200億円削られ続けてきた社会保障費が「コンクリートから人へ」とのスローガンのもと何はともあれ食い止められました。そのことは大きな成果として評価されるべきであったろうと思います。周知の通りその後、期待は著しく裏切られ、大きな期待であったがために容易には回復不能な失望に変わったこともまた事実です。
一夜明け、投票率が如何に低いものであっても、再び旧来の勢力が政権を握ることになりました。事前に行われた各種世論調査の結果通り、政権与党には厳しい(という文言では言い表せぬことが出来ない程に厳しい)結果が示されました。
「自己責任」や「自立・自助」が一層強要され、社会的弱者が今以上に切り捨てられるのではないか。福祉に関わるものとして危惧するところです。
「いのち」と「暮らし」を守る最後の砦であり、「健康で文化的な最低限度の生活を営む権利」を担保するはずの生活保護制度が、一部の不正受給を論拠に「自助・自立」が強要されたり受給抑制が画策されたりと、今岐路に立たされています。更にその様な状況下、社会保障費の財源化という名目で増税が進められようとし、果ては福祉とは決して相容れることのない「戦争」を目指すための「憲法『改正』」がまさに一気呵成に進められるかもしれないという状況になっています。
そうしたことが現実となれば、例えば介護保険法の理念にある「高齢者の尊厳の保持」も、「その有する能力に応じた自立生活」の実現もないがしろにされることは明らかです。
結果は結果として受け止めなくてはなりません。「いのち」と「暮らし」が守られ、支えられるよう、私たちは甘言・美辞麗句に酔わされず、そして「威勢のいい言動」に惑わされず、新たな政権の動向を注視する必要がありましょう。
今回の選択がどのような状況を生み出すのか。まさしく我がこととして関わり続けていきたいと考えております。